你敢信?粪便移植能够成为新疗法?这些人都在看
菌群种类多的胰腺癌患者生存期更长
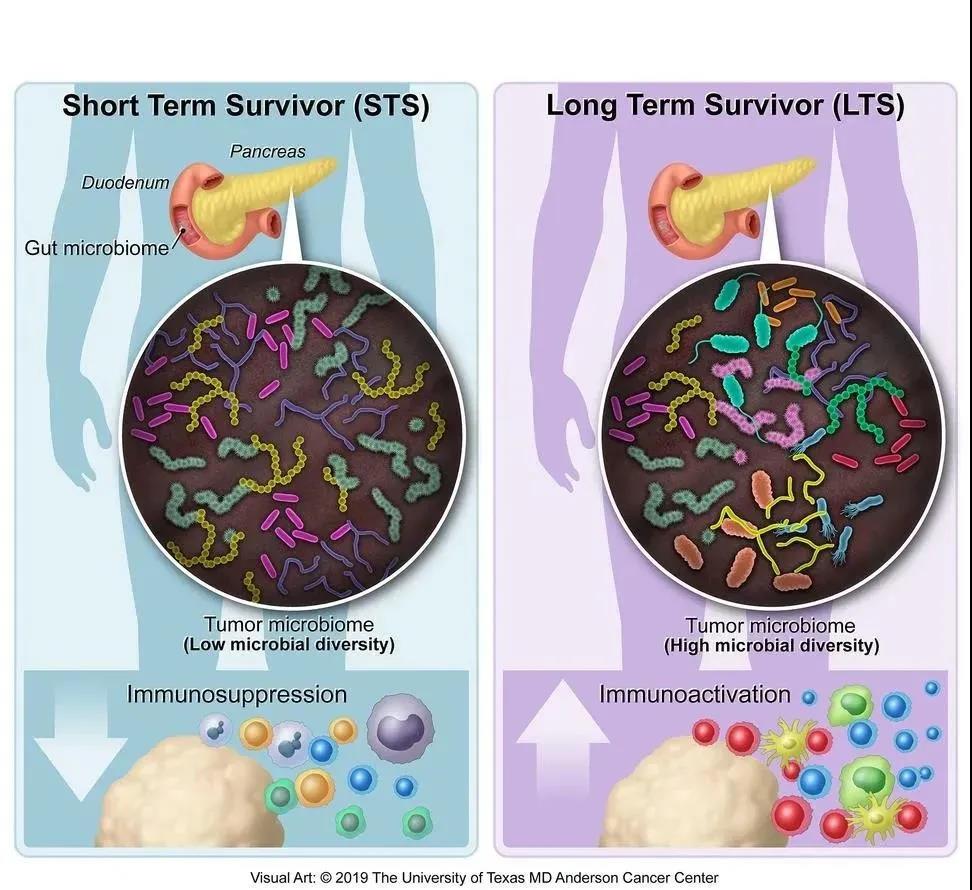
为了进一步验证这些发现,约翰霍普金斯大学进行了一项类似的关于长期和短期幸存者的研究。结果得到了相同的结论:长期幸存者的肿瘤中细菌种类更加多样化。
研究人员进行了详细分析后,甚至鉴定出了一组直接影响胰腺癌患者生存的细菌类型,当这组细菌水平高的时候可以预测哪些患者可能是长期幸存者。
粪便移植可能成为治疗胰腺癌的方法
首先通过用抗生素治疗尽可能多地消除无肿瘤小鼠中现有的微生物组; 然后这些小鼠接受了粪便移植,粪便供体来自三组人群:1.目前正在接受晚期胰腺癌治疗的人、2.癌症消失的长期幸存者、3.健康志愿者。 最后,小鼠被植入了肿瘤细胞,这些肿瘤细胞取自被设计成患胰腺癌的小鼠。
肠道菌群与癌症治疗
越来越多的证据表明,癌症的各种疗法会干扰机体的免疫反应,并导致免疫系统功能异常,进而影响化疗,放疗,靶向治疗,免疫疗法的效率。近年的重磅研究表明,肠道微生物可通过调节药物疗效,消除抗癌副作用,在癌症的各种治疗中发挥重要作用。
如何调节肠道菌群助力癌症治疗?
研究人员发现,每个人体内的菌群数量,种类都是完全不同的。而正常人体内的肠道菌群和癌症患者体内的菌群更是天壤之别。
饮食和益生元调节
食用富含纤维的营养食品以及新鲜的水果和蔬菜,可以帮助增强肠道内已经存在的有益细菌或“好细菌”。这些被称为益生元食品。
还有一些富含益生菌的食物可以帮助肠道菌群重新繁殖,比如发酵食品(酸奶,酸菜和红茶)都有这些细菌,这些被称为益生菌食品。
除食物外,还有很多市售的益生菌制剂,是不是可以放心服用,越多越好呢?
实际上,益生菌的具体菌株千差万别,不同的益生菌菌株和药物的相互作用又各不相同,有些可以协同增强治疗效果,有些则会阻碍药效发挥。所以患者切不可胡乱服用益生菌,要听主治医生指导。
下一代活性生物制品-个体化肠道菌群调节
一些研究表明癌症患者对 PD1 / PDL1 的反应受到肠道菌群的调节。从这些研究中,发现至少三个菌种(双歧杆菌,黏液曲霉,费氏杆菌)在 PD-1 的免疫治疗中发挥免疫佐剂的作用,可以提高免疫治疗的效果。因此,将单个或多个细菌类群纳入到治疗中是调节肠道菌群的新概念。
目前,有一些临床试验正在把这种调节肠道菌群的策略应用于癌症免疫疗法。使用的活性生物制品也从简单微生物到复杂,比如单菌株的干预到50个及以上的细菌类群和菌株的联合体。
粪菌移植(FMT)
粪菌移植物是从健康人身上采集的粪便样本,然后将其移植另一个人体内,重建具有正常功能的肠道菌群。粪便移植可以采取几种形式:药丸,结肠镜输液或鼻腔输液。
这其实不是一个新概念。早在公元前 4 世纪,中国医书中就有使用粪便制剂治疗胃肠道疾病的记录 。有趣的是,最近的人类临床研究和临床前试验表明,具有“有益”肠道微生物组的患者竟然显示出对免疫治疗的增强响应。那么我们将“有益”菌移植到肿瘤患者体内,是否就能增强免疫治疗的效果了呢?
除此之外有许多饮食干预研究正在进行,因为就算接受其他肠道菌群调控策略(如FMT或活性生物制品),饮食调整与良好的治疗效果也有潜在相关性,能维持并促进移植的微生物发挥最佳功能。未来,将粪菌移植、活性益生菌定制品、饮食及益生元等多种策略整合归一,可以真正实现对肠道菌群的个体化“精准”调控。这也是未来癌症治疗的新方向。
肠道菌群调节将给癌症治疗带来惊喜
在癌症和免疫疾病等领域,调整肠道微生物组来提高疗效是热门研究方向之一。未来,将粪菌移植、活性益生菌定制品、饮食及益生元等多种策略整合归一,可以真正实现对肠道菌群的个体化“精准”调控。这也是未来癌症治疗的新方向。
我们可看到,近年来癌症的治疗进展层出不穷,希望这些新疗法能早日上市,给肿瘤患者更多的治疗选择和更好的治疗效果。
声明:本文仅供疾病科普分享,不具临床指导意义,具体治疗方式请遵医嘱。
